“重量级人物”,这样运动对膝关节更友好
6在运动人群中,“重量级人物”(通常指体重基数较大、肌肉量充足或力量型选手)凭借强大的爆发力和耐力,在赛场或健身场景中占据独特优势。但与此同时,体重带来的额外负荷、力量训练中的不当发力,也让他们的膝关...
查看全文少吃糖,不然会得糖尿病!这句话几乎是很多人从小听到大的健康提醒。在不少人的认知里,吃糖多和糖尿病是直接划等号的——仿佛只要管住糖罐子,就能彻底远离糖尿病。但事实真的如此吗?随着医学对糖尿病发病机制的深入研究,我们逐渐发现,这个看似常识的认知,其实存在明显误区。糖尿病的发病是多因素共同作用的结果,吃糖太多只是其中之一,甚至不是最核心的原因。
首先要明确的是:过量摄入添加糖(如奶茶、蛋糕、含糖饮料中的糖)会增加糖尿病风险,但不会直接导致糖尿病。我们可以通过两个典型场景理解这一点:
场景一:25 岁的小吴是奶茶爱好者,每天至少喝 1 杯全糖奶茶,偶尔还会吃块蛋糕,但他每周坚持 3 次篮球运动,父母无糖尿病史,每年体检血糖都在正常范围(空腹 3.9-6.1mmol/L)。
场景二:50 岁的张阿姨很少吃甜食,却因家族中有 3 位糖尿病患者,加上退休后每天久坐看电视超 6 小时、体重逐年增加,去年体检被诊断为 “2 型糖尿病前期”,空腹血糖达到 6.8mmol/L。
这两个场景说明,糖尿病的发病并非由 “吃糖多少” 单一决定。正如北京协和医院内分泌科主任医师肖新华所说:“糖尿病是一种‘遗传 + 环境’共同作用的代谢性疾病,不同类型的糖尿病,致病因素差异巨大,不能简单归咎于‘吃糖多’。
目前临床上常见的糖尿病主要分为三类,它们与 “吃糖” 的关系各不相同,盲目将 “吃糖多” 作为唯一诱因,很可能掩盖真正的健康风险。
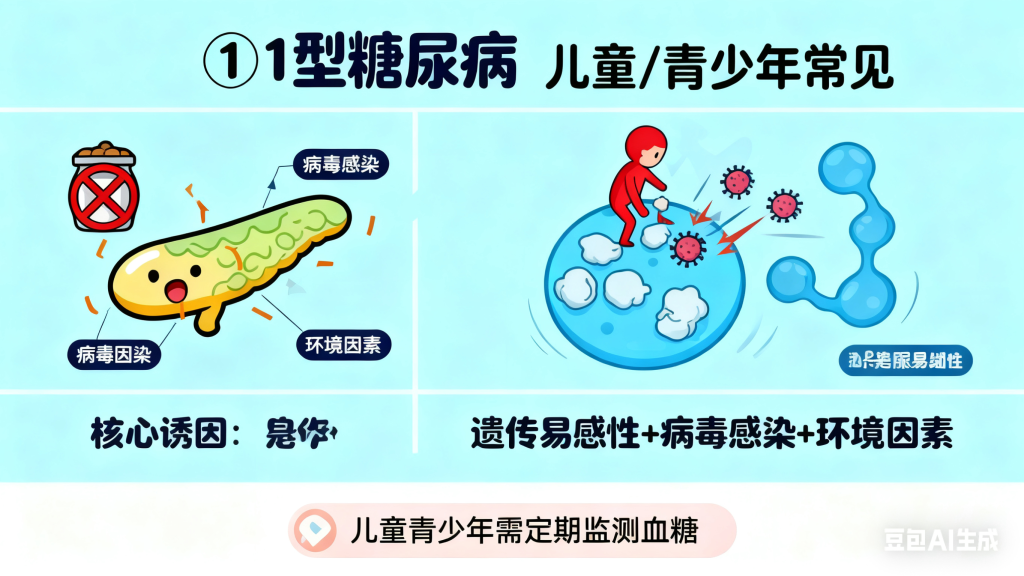
1 型糖尿病占所有糖尿病的 5%-10%,多见于儿童和青少年。其核心病因是自身免疫系统异常—— 身体的免疫细胞错误攻击胰岛 β 细胞,导致胰岛无法分泌胰岛素,血糖失去控制。
这类糖尿病的发病与 “吃糖多少” 毫无直接关联,主要诱因包括遗传易感性(如家族中有 1 型糖尿病患者)、病毒感染(如柯萨奇病毒、风疹病毒感染可能触发免疫反应)、环境因素(如婴儿期过早接触牛奶蛋白)。例如,有些孩子从未吃过甜食,却因病毒感染后免疫紊乱,突然出现多饮、多尿、体重骤降等 1 型糖尿病症状,需终身依赖胰岛素治疗。
2 型糖尿病占比超 90%,多见于中老年人,但近年来逐渐年轻化。其发病机制主要是 “胰岛素抵抗”(身体细胞对胰岛素不敏感,即使分泌足够胰岛素,血糖也无法被利用)或 “胰岛功能下降”。
在这类糖尿病的诱因中,“高糖饮食” 确实会增加风险 —— 长期摄入大量添加糖(如含糖饮料、甜点),会导致能量过剩、肥胖,进而加重胰岛素抵抗。但更关键的诱因是:
简单来说,即使少吃糖,若长期久坐、肥胖且有家族史,仍可能患 2 型糖尿病;反之,若偶尔吃甜食,但坚持运动、体重正常,风险则会大幅降低。

妊娠期糖尿病是孕期特有的糖尿病类型,多发生在孕 24-28 周。其核心诱因是孕期激素变化—— 胎盘分泌的孕激素、雌激素会拮抗胰岛素,导致胰岛素敏感性下降。
若孕期过量摄入高糖食物(如含糖水果、甜点),会进一步加重血糖负担,增加患病风险。但并非所有 “孕期吃糖多” 的孕妇都会患病,若孕前体重正常、无家族史,偶尔吃甜食通常不会引发问题;而若孕前超重、有糖尿病家族史,即使控制吃糖,也可能因激素变化患上妊娠期糖尿病。

很多人关注 “吃糖多少”,却忽略了比吃糖更危险的 “隐形风险因素”,这些因素才是 2 型糖尿病的主要 “推手”:
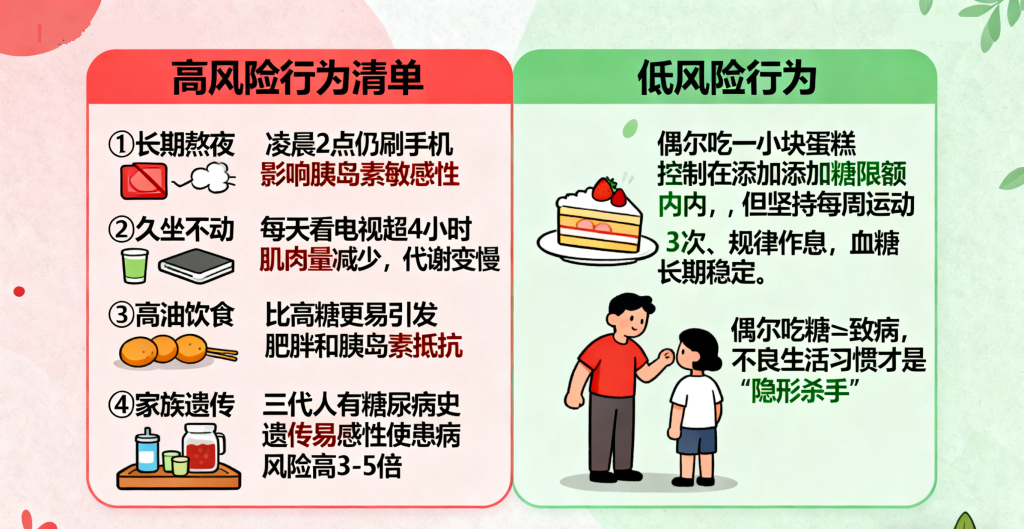
油炸食品、肥肉、动物内脏等富含饱和脂肪,长期摄入会导致脂肪在肝脏、肌肉中堆积,形成 “脂毒性”,直接破坏胰岛素与细胞的结合,加重胰岛素抵抗。研究显示,每天摄入油炸食品的人,患 2 型糖尿病的风险比不吃的人高 60%,远高于高糖饮食的影响。
肌肉是消耗葡萄糖的主要器官,长期久坐不动(如办公室职员、司机),会导致肌肉量逐渐流失 —— 每减少 1kg 肌肉,每天葡萄糖消耗量会减少 100-200 千卡,进而导致血糖堆积、胰岛素敏感性下降。即使每天运动 30 分钟,若其余时间均久坐,仍属于 “高风险人群”。
长期睡眠不足(每天<6 小时)或睡眠质量差(如失眠、打鼾),会导致体内皮质醇、肾上腺素等升糖激素分泌增加,同时降低胰岛素敏感性。一项针对 10 万人的研究发现,长期熬夜的人,空腹血糖异常的风险比睡眠正常的人高 40%。
与其盲目 “戒糖”,不如针对性控制关键风险因素,从根本上降低糖尿病发病概率:
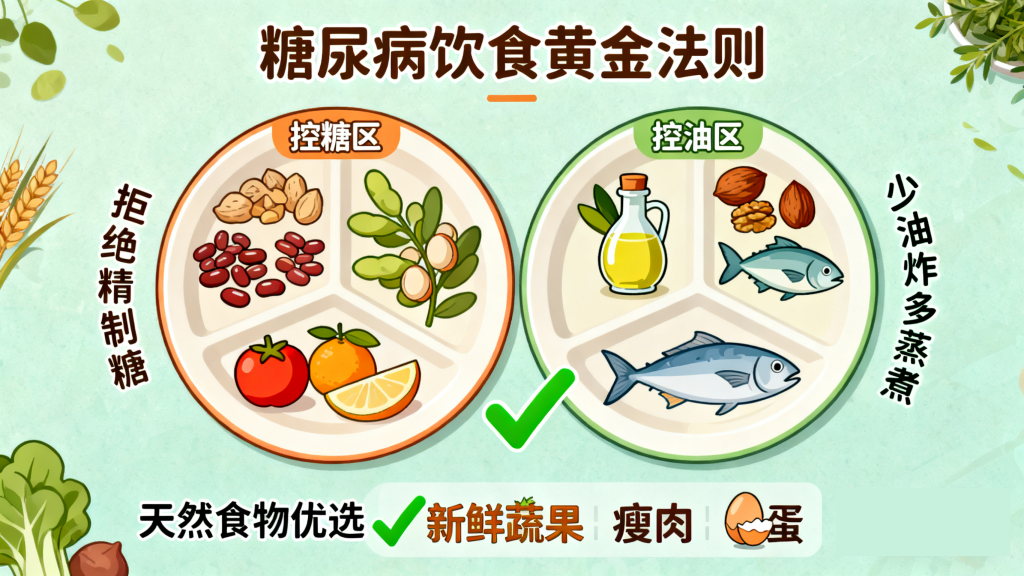
每月增加 2-3 次肌肉训练(如举哑铃、深蹲),维持肌肉量,提升代谢能力。

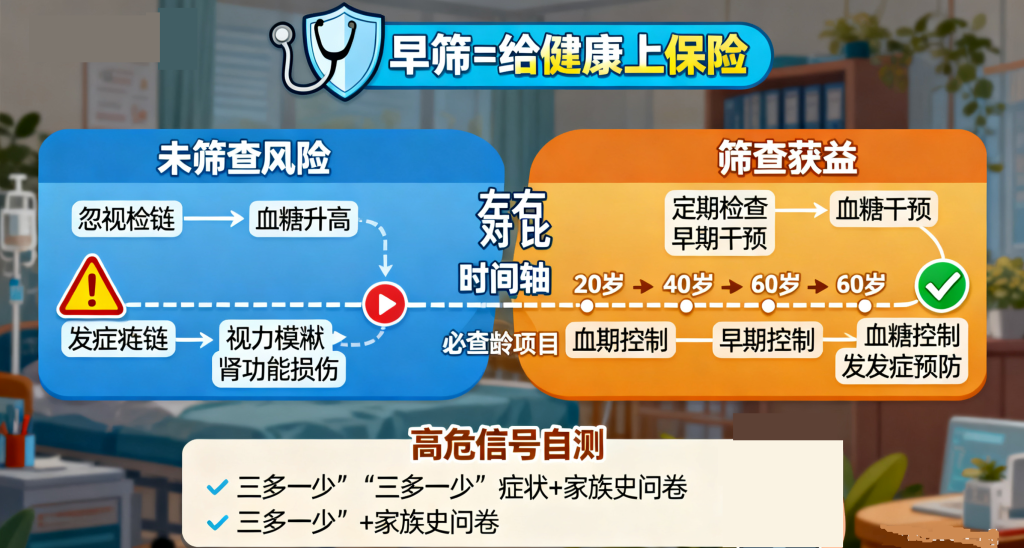
“糖尿病都是吃糖太多导致的”,这个误区不仅容易让人忽视真正的致病因素,还可能引发 “过度戒糖” 的焦虑 —— 比如不敢吃水果、不敢吃主食,反而导致营养失衡。
真正的健康逻辑是:糖尿病是多因素疾病,“吃糖多” 只是其中一个诱因,而非唯一原因。远离糖尿病的关键,不是盲目戒糖,而是结合自身情况(如遗传史、体重、生活习惯),针对性控制风险 —— 控油、运动、规律作息、定期筛查,比 “管住糖罐子” 更重要。只有科学认知、理性干预,才能真正守护代谢健康,远离糖尿病困扰。
在运动人群中,“重量级人物”(通常指体重基数较大、肌肉量充足或力量型选手)凭借强大的爆发力和耐力,在赛场或健身场景中占据独特优势。但与此同时,体重带来的额外负荷、力量训练中的不当发力,也让他们的膝关...
查看全文水果富含维生素、膳食纤维、矿物质等营养,是养胃护胃的好帮手,但如果吃法不当,反而可能给胃部添负担,甚至刺激胃黏膜。胃作为人体重要的消化器官,对食物的刺激、摄入量、消化节奏都极为敏感,想要通过吃水果...
查看全文深夜刷手机时下意识拆开零食袋,工作受挫后总想点一份高热量外卖,独处时总觉得嘴巴“空落落”要填点东西,焦虑时胃里莫名反酸胀气——这些场景是不是很熟悉?很多时候,我们以为的“饥饿”或“胃不舒服”,并非身体发出...
查看全文热水泡脚是很多人钟爱的养生方式,尤其在秋冬季节,一盆温热的水浸泡双脚,既能促进血液循环、缓解身体疲劳,又能舒缓神经、改善睡眠质量,堪称简单便捷的“居家养生法”。但泡脚并非“人人适宜”,若体质或身体状况...
查看全文