“重量级人物”,这样运动对膝关节更友好
6在运动人群中,“重量级人物”(通常指体重基数较大、肌肉量充足或力量型选手)凭借强大的爆发力和耐力,在赛场或健身场景中占据独特优势。但与此同时,体重带来的额外负荷、力量训练中的不当发力,也让他们的膝关...
查看全文在糖尿病的长期管理中,血糖控制往往是核心焦点,而骨骼健康这一“隐形战场”却常被忽视。研究显示,约50%的糖尿病患者可能发生骨质疏松,其骨折风险比普通人群高出38%-70%,其中髋部骨折的死亡风险更是显著升高,女性增加28%,男性高达57%。高血糖就像一把“慢性腐蚀剂”,悄无声息地侵蚀着骨骼的强度,让原本坚韧的骨骼变得脆弱易碎。糖尿病患者若忽视骨骼健康,可能在一次普通弯腰、轻微踉跄后就面临骨折风险,且骨折后愈合难度更高,康复周期更长。因此,了解高糖对骨骼的损害机制,做好早期筛查与干预,对糖尿病患者至关重要。
高血糖如何“掏空”你的骨头?
骨骼的健康依赖骨形成与骨吸收的动态平衡,而高血糖会从多方面打破这一平衡,引发骨质流失与骨质量下降。
1. 糖毒性直接损伤骨细胞功能
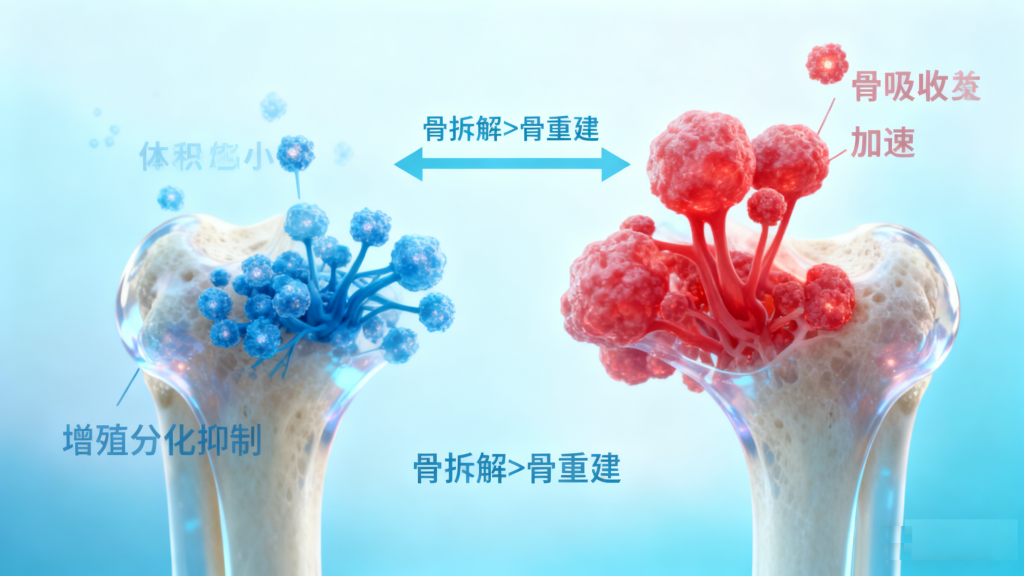
长期高血糖会导致晚期糖基化终末产物(AGEs)在骨骼中不断积累,这些产物会与骨基质中的胶原蛋白结合,破坏骨骼的机械强度,增加骨脆性。同时,高糖环境会直接影响成骨细胞与破骨细胞的功能:抑制成骨细胞的增殖分化,减少骨基质合成,导致骨形成不足;却会激活破骨细胞活性,加速骨吸收,形成“骨拆解快于骨重建”的失衡状态。此外,高血糖引发的氧化应激还会进一步加剧骨细胞损伤,加速骨丢失进程。
2. 胰岛素失衡打乱骨代谢节奏
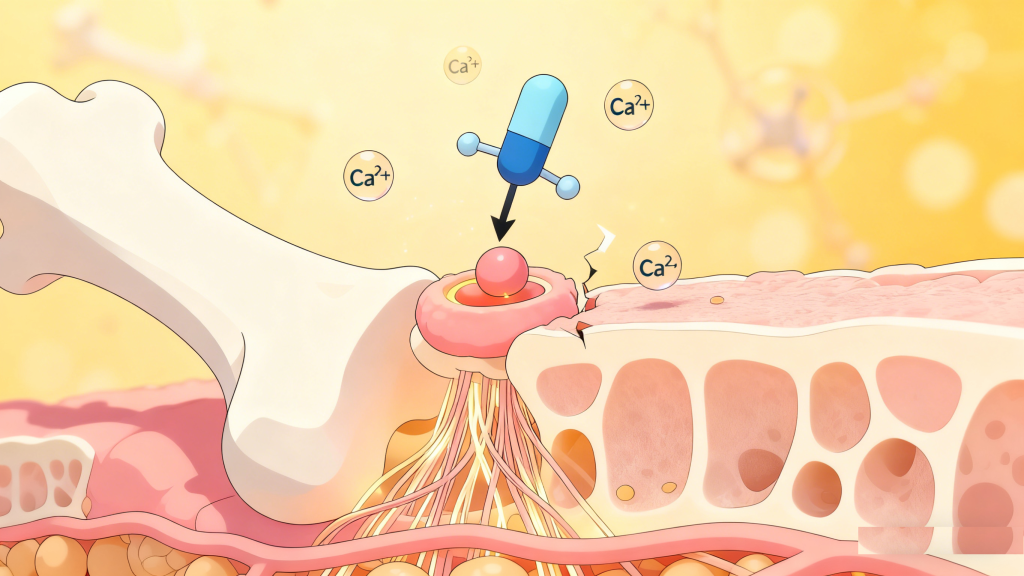
胰岛素不仅是调节血糖的关键激素,更是骨骼健康的“守护者”——它能刺激成骨细胞活性,促进钙吸收与骨胶原合成,维持骨代谢平衡。但糖尿病患者多存在胰岛素缺乏或胰岛素抵抗,导致骨细胞对胰岛素信号不敏感,成骨细胞功能受抑,而破骨细胞活性增强,直接削弱骨组织质量与结构。同时,胰岛素缺乏还会降低间充质干细胞向成骨细胞的分化能力,进一步减少骨形成。
3. 矿物质流失与并发症加重损害
当血糖持续升高时,肾脏在排出多余葡萄糖的同时,会“夹带”大量钙、磷、镁等骨骼必需矿物质,导致钙流失加速,骨密度逐渐降低。此外,糖尿病引发的微血管病变会导致骨骼局部血供不足,神经病变则会使患者对关节痛觉反应迟钝,微小骨折不易察觉,直到病情突然恶化,两者共同加重骨量丢失与骨骼损伤。
4. 慢性炎症加剧骨重塑失衡
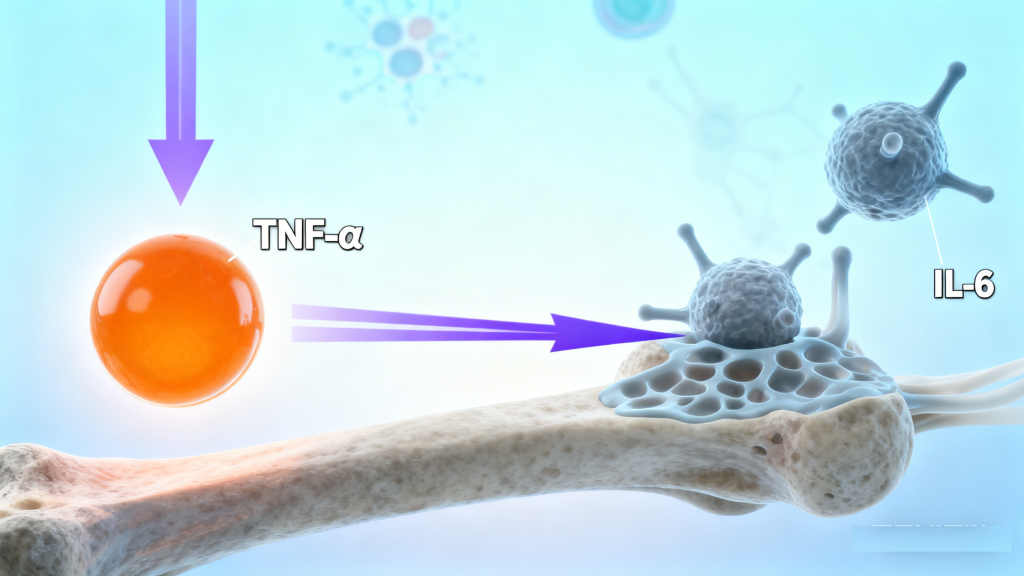
2型糖尿病常伴随慢性低度全身性炎症,炎症标志物如肿瘤坏死因子-α(TNF-α)、白介素-6(IL-6)水平显著升高。这些炎症因子会通过多种信号通路抑制成骨细胞分化,同时激活破骨细胞,加速骨吸收,进一步打破骨重塑平衡,促进骨质疏松发展。而氧化应激与炎症形成的恶性循环,会让骨骼健康陷入更严重的困境。
骨骼发出的“求救信号”,别忽视!
骨质疏松被称为“静悄悄的流行病”,早期多无明显症状,容易被糖尿病患者忽视。但当骨骼出现以下信号时,往往意味着骨量已出现明显流失,需及时警惕:
糖尿病患者的“护骨攻略”:控糖与强骨双管齐下
预防糖尿病性骨质疏松,需坚持“控糖为根本、筛查为前提、营养与运动为基础、药物为补充”的综合策略,从多维度守护骨骼健康。

1. 严格控糖,筑牢骨健康基础
控制血糖是预防糖尿病性骨质疏松的核心。建议通过饮食调理、规律运动及药物干预,将血糖控制在理想范围:空腹血糖4.4~7.0mmol/L,餐后2小时血糖<10mmol/L,糖化血红蛋白尽量控制在6.5%以内,减少高血糖对骨代谢的损害。同时,要避免血糖大幅波动,一天内血糖波动幅度应小于2~3mmol/L,每日平均血糖波动幅度控制在0.8mmol/L以内。

2. 定期筛查,早发现早干预
定期骨密度检测是早期发现骨质疏松的关键。建议糖尿病患者每年进行一次双能X线骨密度仪(DXA)检测,这是目前诊断骨质疏松最可靠的方法——若T值小于-2.5标准差,可诊断为骨质疏松;若T值≤-2.5且合并一处及以上脆性骨折,则为严重骨质疏松。此外,还可定期检测血钙、磷、碱性磷酸酶及骨代谢生化标志物,辅助评估骨代谢状态。尤其对于绝经后女性、50岁以上男性、有骨折史或长期使用激素的糖尿病患者,更需加强筛查频率。

3. 科学营养,补充骨健康“燃料”
钙与维生素D是维持骨骼健康的核心营养素,需合理补充且避免误区。
补钙方面,优先通过食补:每日摄入300~400ml低脂牛奶或等量奶制品,搭配豆腐、芥蓝、杏仁等高钙食物,成人每日膳食钙摄入量建议达到800mg,50岁及以上女性需增至1200mg。若膳食钙不足,可在医生指导下补充300~600mg/天的钙剂,优先选择碳酸钙(随餐服用,需胃酸辅助吸收)或柠檬酸钙(适合胃酸缺乏者),避免过量补钙(每日不超过2000mg),以防增加血管钙化风险。
补维生素D方面,成人每日推荐摄入量为600IU,骨质疏松防治期间可增至1000~2000IU。可通过食用深海鱼、蛋黄等食物补充,更重要的是每日上午9~10点或下午3~5点晒太阳15~20分钟,促进皮肤合成维生素D3。补充期间需定期监测血钙、尿钙,调整剂量避免高钙血症。
同时,要注意饮食搭配:避免与菠菜、空心菜等草酸含量高的食物同食,以免影响钙吸收;减少动物油、酒精、咖啡及含咖啡因饮料的摄入,避免加速骨流失。需警惕“喝骨头汤补钙”的误区——骨头汤钙含量极低,且富含油脂和嘌呤,不适合糖尿病患者。

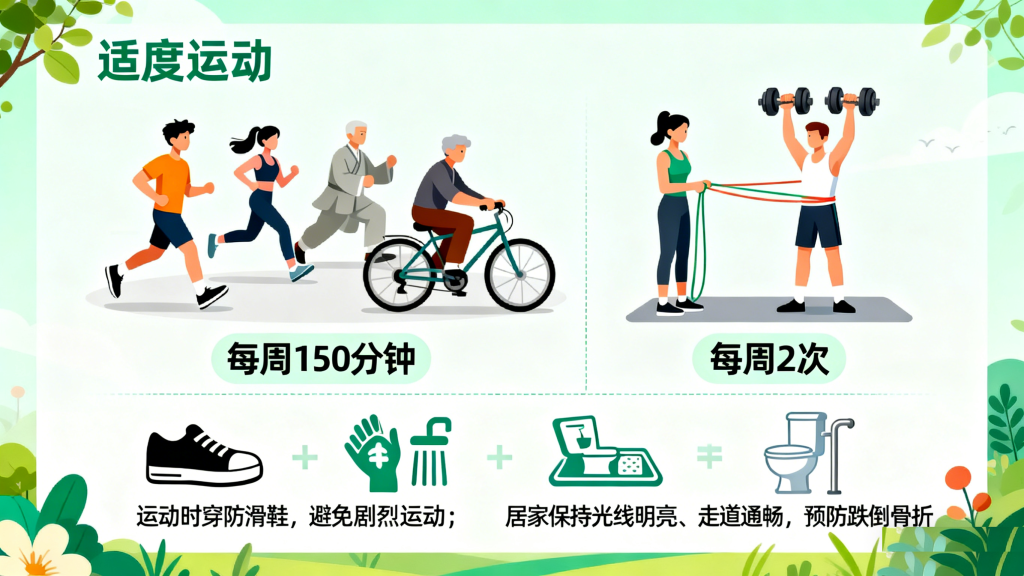
4. 规律运动,激活骨骼“活力”
适度运动能刺激骨形成,增强骨密度与肌肉力量,同时改善血糖控制。建议每周进行150分钟中等强度有氧运动,如快走、慢跑、太极拳、骑自行车等,搭配2次抗阻训练,如举哑铃、拉弹力带等。运动时需注意安全:穿防滑鞋,避免剧烈运动;居家环境保持光线明亮、走道通畅,浴室铺防滑垫,马桶旁安装扶手,预防跌倒引发骨折。
5. 药物干预,针对性强化骨骼
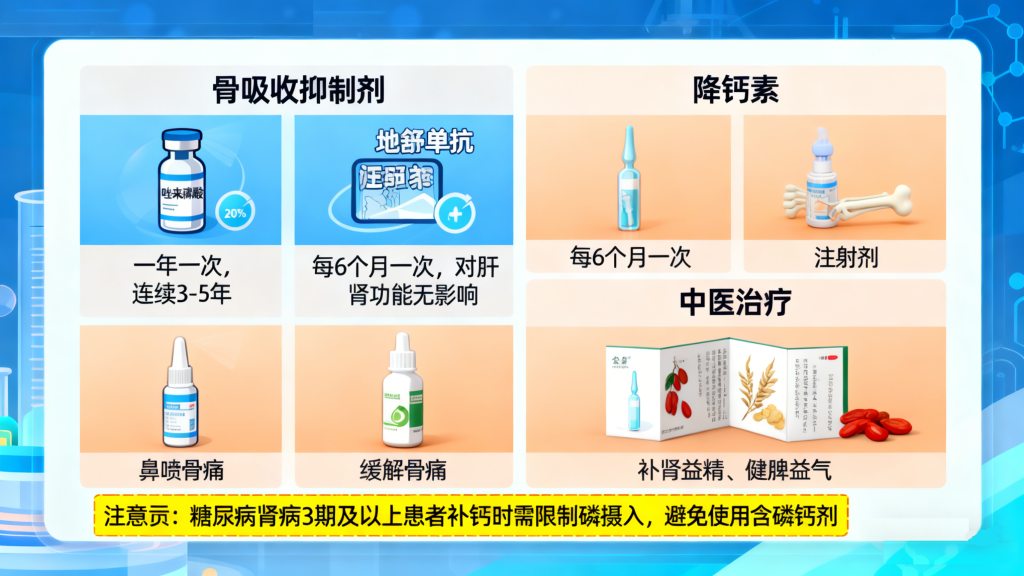
若确诊骨质疏松,需在专科医生指导下使用抗骨质疏松药物。常用药物包括:骨吸收抑制剂(如唑来膦酸,一年注射一次,连续3~5年;地舒单抗,每6个月注射一次,对肝肾功能无影响)、降钙素(可缓解骨痛,有鼻喷剂和注射剂两种形式);中医治疗则以补肾益精、健脾益气为原则,可选用骨疏康胶囊、芪骨胶囊等中成药。需注意,糖尿病肾病3期及以上患者补钙时需限制磷摄入,避免使用含磷钙剂。
结语:骨骼健康需“终身储蓄”
骨骼如同一个“银行账户”,30~35岁前是骨量积累的黄金期,中老年后则进入骨量流失阶段。对于糖尿病患者而言,高血糖的持续“侵蚀”让骨骼健康更易受损,因此更需提前规划、主动防护。通过严格控糖、定期筛查、科学营养、规律运动及必要时的药物干预,既能有效控制血糖,又能筑牢骨骼防线,降低骨质疏松与骨折风险。
请记住,糖尿病的管理不止于血糖,骨骼健康同样是生活质量的重要保障。从今天起,重视骨骼发出的信号,做好每一步防护,让“糖友”们既能平稳控糖,也能拥有坚韧骨骼,享受健康生活!
在运动人群中,“重量级人物”(通常指体重基数较大、肌肉量充足或力量型选手)凭借强大的爆发力和耐力,在赛场或健身场景中占据独特优势。但与此同时,体重带来的额外负荷、力量训练中的不当发力,也让他们的膝关...
查看全文水果富含维生素、膳食纤维、矿物质等营养,是养胃护胃的好帮手,但如果吃法不当,反而可能给胃部添负担,甚至刺激胃黏膜。胃作为人体重要的消化器官,对食物的刺激、摄入量、消化节奏都极为敏感,想要通过吃水果...
查看全文深夜刷手机时下意识拆开零食袋,工作受挫后总想点一份高热量外卖,独处时总觉得嘴巴“空落落”要填点东西,焦虑时胃里莫名反酸胀气——这些场景是不是很熟悉?很多时候,我们以为的“饥饿”或“胃不舒服”,并非身体发出...
查看全文热水泡脚是很多人钟爱的养生方式,尤其在秋冬季节,一盆温热的水浸泡双脚,既能促进血液循环、缓解身体疲劳,又能舒缓神经、改善睡眠质量,堪称简单便捷的“居家养生法”。但泡脚并非“人人适宜”,若体质或身体状况...
查看全文