警惕!血管“变硬”悄无声息,这些信号别忽视|社区健康科普
4各位社区居民朋友们,大家好! 平时聊天,大家总爱说“三高”(高血压、高血脂、高血糖),却很少有人关注一个隐藏在“三高”背后、威胁我们心血管健康的“沉默杀手”——动脉粥样硬化。它就像水管里的水垢,悄悄在血...
查看全文“凌晨两点,手机屏幕的光比路灯还亮;加班赶工、刷剧追剧,深夜的外卖订单成了日常”——这是当下许多“夜猫子”的生活写照。然而,多项国际权威研究已明确警示:长期晚睡晚起的作息习惯,正将这类人群推向Ⅱ型糖尿病的高风险地带。从欧洲糖尿病研究协会的队列分析到美国护士健康研究的长期追踪,越来越多的证据揭示了睡眠节律与血糖健康的紧密关联。
一、研究数据:“夜猫子”的糖尿病风险有多高?
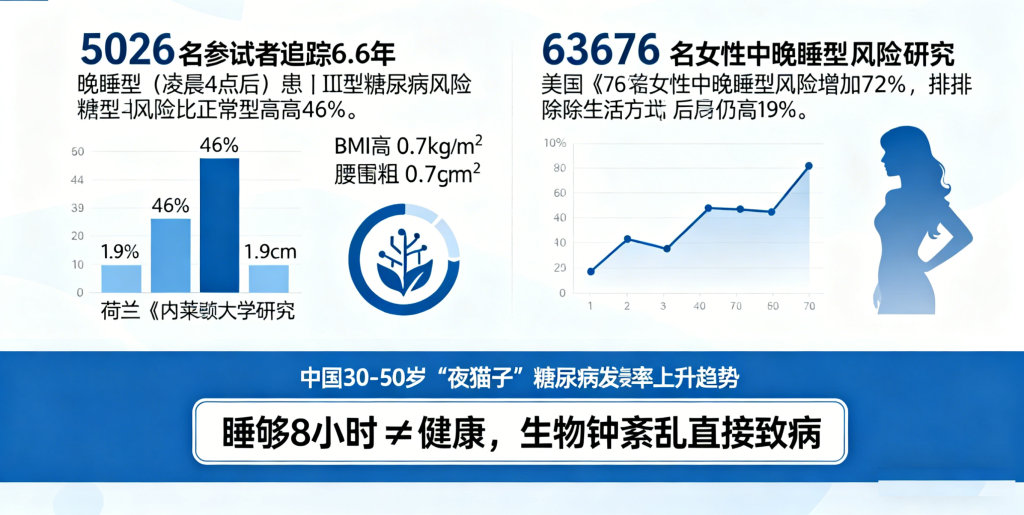
不同研究基于庞大的样本量,得出了趋势一致的结论,且风险数值令人警惕。荷兰莱顿大学医学中心团队对5026名参试者进行了平均6.6年的追踪,根据睡眠中位数(MPS)将人群分为晚睡型(凌晨4点后)、正常型(凌晨2点半至4点)和早睡型(凌晨2点半前)。结果显示,晚睡型人群患Ⅱ型糖尿病的风险比正常作息者高出46%,同时其体重指数(BMI)高出0.7千克/米²,腰围粗1.9厘米,内脏脂肪和肝脏脂肪含量也显著更高。
美国《内科学年鉴》发表的一项针对63676名女性的前瞻性研究则给出了更惊人的数据:与早睡型参与者相比,晚睡型参与者患Ⅱ型糖尿病的风险竟增加72%。即便排除饮食、运动等不良生活方式的影响,风险仍有19%的升高,这意味着睡眠节律紊乱本身就会直接提升患病概率。而中国临床数据也显示,30—50岁的“夜猫子”群体中,糖尿病发病率正逐年上升,成为该年龄段的高发健康问题。
值得注意的是,部分人认为“只要睡够8小时,晚睡晚起也无妨”,但研究否定了这一误区。复旦大学附属中山医院老年病科主任医师胡予指出,即便保证了充足睡眠,固定的晚睡晚起仍会因违背自然生物钟,导致内分泌失调,进而增加血糖失控风险。
二、致病机制:生物钟紊乱如何“搅乱”血糖代谢?
人体的生物钟如同精密的“时间指挥官”,调控着激素分泌、能量代谢等关键生理过程,一旦节律被打乱,血糖调节系统便会出现连锁紊乱。其核心致病机制主要集中在三个方面:
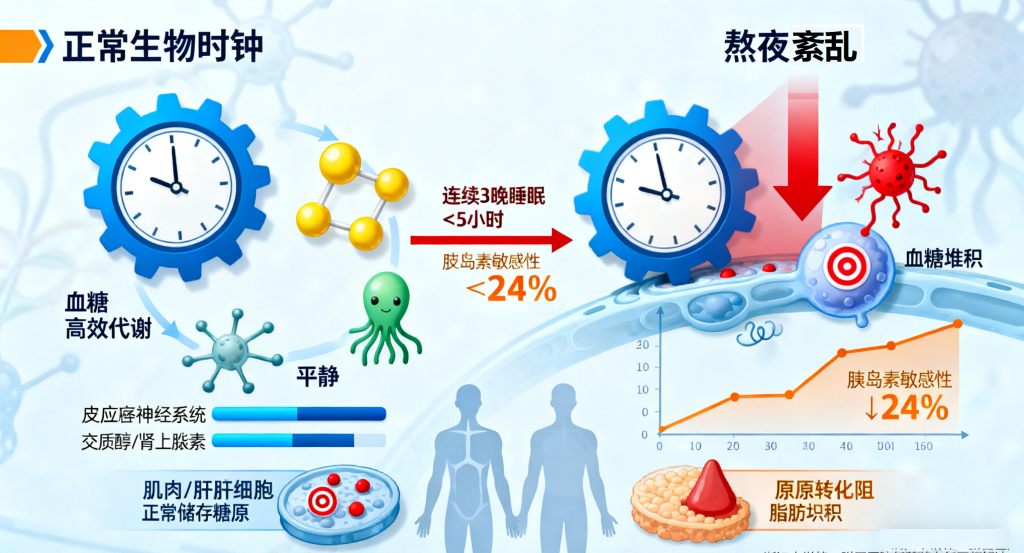
1. 胰岛素敏感性下降,形成抵抗
胰岛素是调节血糖的核心激素,而生物钟直接调控胰岛素的分泌节律和作用效率。浙江大学第一附属医院任菁菁主任医师解释,长期熬夜会导致交感神经系统过度兴奋,释放大量皮质醇、肾上腺素等应激激素,这些激素会直接抑制胰岛素的作用。《美国内分泌学杂志》的研究更证实,仅连续3晚睡眠不足5小时,胰岛素敏感性就会下降24%,使得身体细胞对胰岛素的响应能力降低,血糖难以被有效利用和储存。
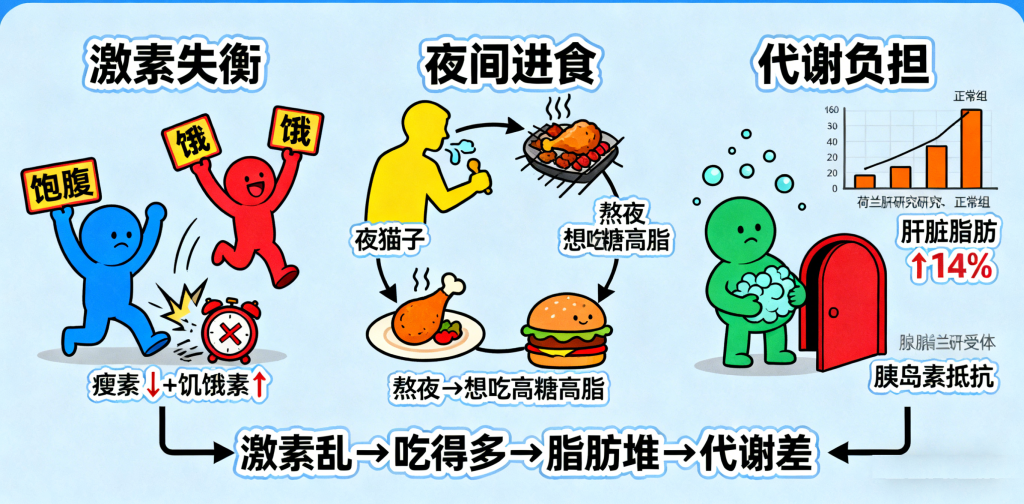
2. 激素失衡引发肥胖,加重代谢负担
晚睡往往伴随着夜间进食的习惯,而生物钟紊乱还会进一步加剧食欲异常。熬夜会抑制“饱腹激素”瘦素的分泌,同时刺激“饥饿激素”饥饿素的释放,导致“夜猫子”更易渴望高糖、高脂的夜宵,如炸鸡、烧烤等。这种“熬夜→食欲亢进→高脂饮食”的循环,会导致内脏脂肪堆积,而内脏脂肪正是诱发胰岛素抵抗的重要因素。荷兰研究中晚睡者肝脏脂肪含量高出14%的结果,也印证了这一机制。
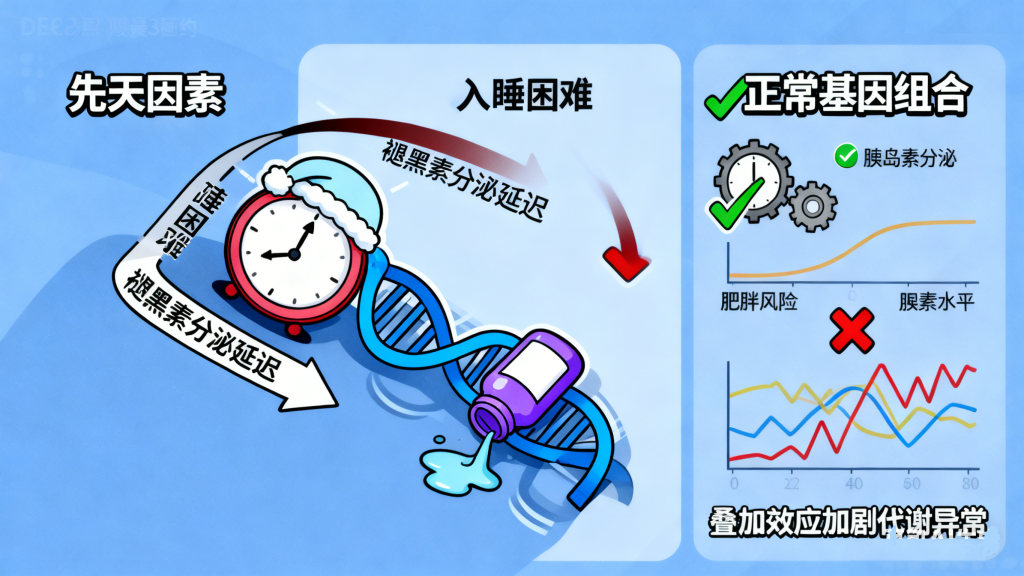
3. 基因与节律叠加,放大风险
部分“夜猫子”存在先天的睡眠相位延迟综合征,这与DEC2基因突变相关,该基因变异会导致褪黑素分泌延迟,使人凌晨3点前难以入睡。同时,研究发现与睡眠类型相关的MADD基因(影响胰岛素分泌)和FTO基因(与肥胖相关),会与晚睡习惯产生叠加效应,进一步提升糖尿病风险。
三、真实案例:别让“年轻扛得住”耗垮健康
46岁的互联网技术主管王先生,就是典型的“夜猫子”患病案例。过去十几年,他因工作频繁熬夜,凌晨两三点改方案是常态,饿了就点重油重盐的夜宵,日均睡眠仅2—3小时。起初的头晕、乏力被他当作“累过头”,直到半年前出现口干舌燥、多饮多尿、体重两个月骤降12斤等症状,甚至开会时眼前发黑,才被家人硬拉去医院。检查结果显示,他的空腹血糖高达10.3mmol/L(正常标准低于6.1mmol/L),胰岛素抵抗严重,确诊为Ⅱ型糖尿病。“以前总觉得年轻扛得住,缺觉补补就行,现在才知道健康根本耗不起”,拿着诊断报告的王先生满是懊悔。
这样的案例并非个例。珠海中西医结合医院接诊的17岁少年,因熬夜学习、常喝碳酸饮料、缺乏运动,确诊时血糖达14.5mmol/L,糖化血红蛋白超标2倍多,同样与“夜猫子”作息密切相关。这些案例都警示:糖尿病已不再是中老年人的“专属病”,年轻“夜猫子”的健康防线正被逐渐侵蚀。
四、破局之道:从作息调整到生活方式优化
浙江省立同德医院内分泌科王晓丽医生强调,改善睡眠、调整生物钟是降低“夜猫子”糖尿病风险的核心。但调整并非“强迫早睡”,而是遵循“规律适配”原则,结合饮食、运动等多方面干预,逐步让身体回归健康节律。具体可从以下几方面入手:
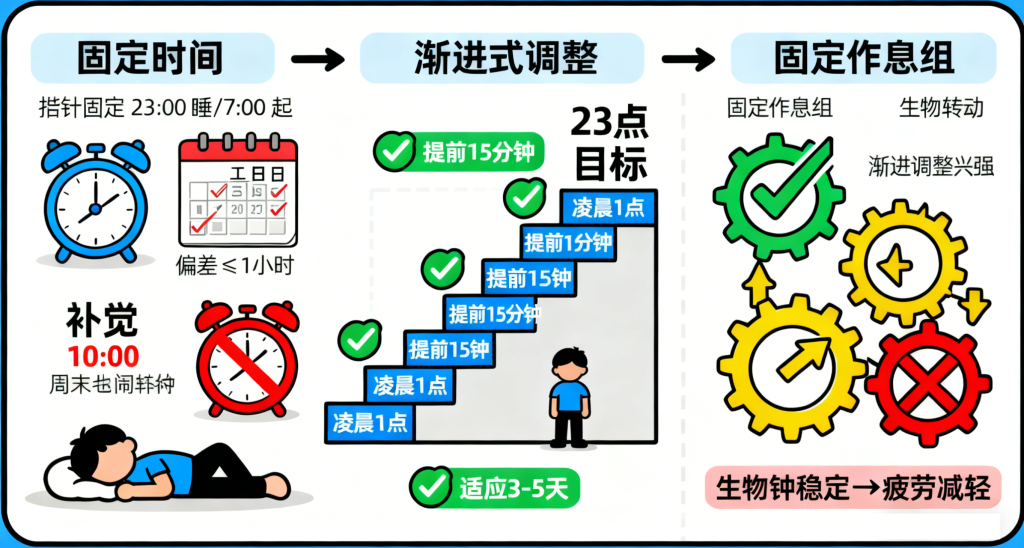
1. 打造“规律生物钟”,拒绝“周末补觉”陷阱
生物钟调整的关键在于“固定时间”,而非“绝对早睡”。建议无论工作日还是周末,都保持同一入睡和起床时间,偏差不超过1小时,例如固定23点入睡、7点起床。频繁“补觉”会打乱生物钟节律,反而加重疲劳感。对于长期熬夜者,可采用“渐进式调整”:从凌晨1点入睡开始,每天提前15分钟,适应3—5天后再继续提前,给身体足够的适应期。
2. 优化睡眠环境,提升睡眠质量
睡眠质量与血糖健康直接相关。研究发现,开灯睡觉会加剧胰岛素抵抗,因此睡觉时应关闭卧室所有光源,包括手机、电脑屏幕的亮光。若环境噪音较大,可使用隔音耳塞或播放轻柔白噪音(如海浪声、雨声),避免皮质醇因应激反应异常分泌。睡前1小时避免使用电子设备,可用腹式呼吸、阅读纸质书等方式放松,帮助大脑进入睡眠状态。
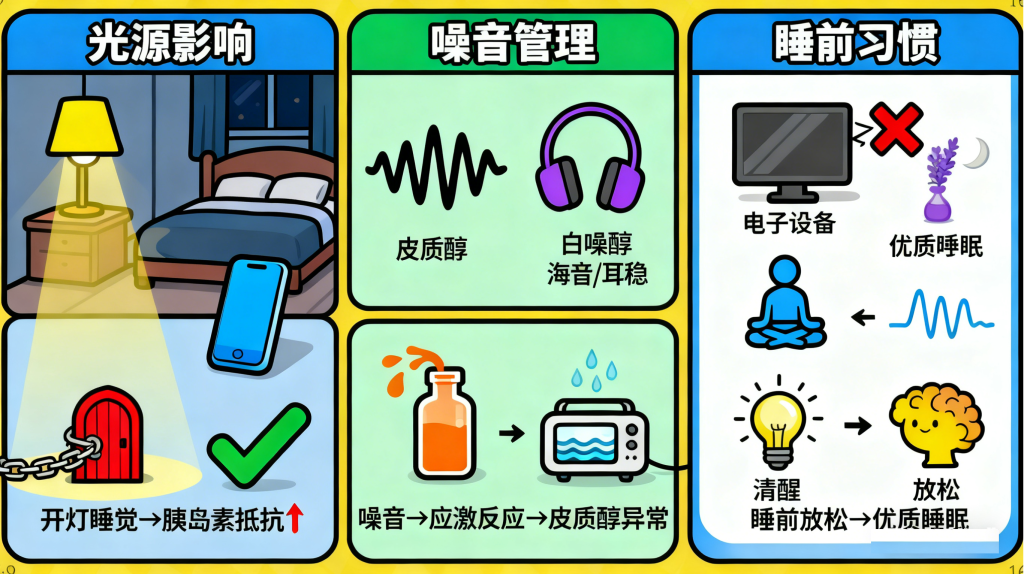
3. 调整饮食与运动,辅助节律修复
饮食上,晚餐需在睡前3—4小时完成,避免过饱或过于油腻,同时远离浓茶、咖啡、酒精等刺激性饮品,减少夜间代谢负担。运动方面,每天保持30分钟中等强度运动(如快走、慢跑、瑜伽),既能促进代谢、控制体重,又能帮助调节生物钟。此外,白天多晒太阳可增加夜间褪黑素分泌,有助于改善睡眠节律。

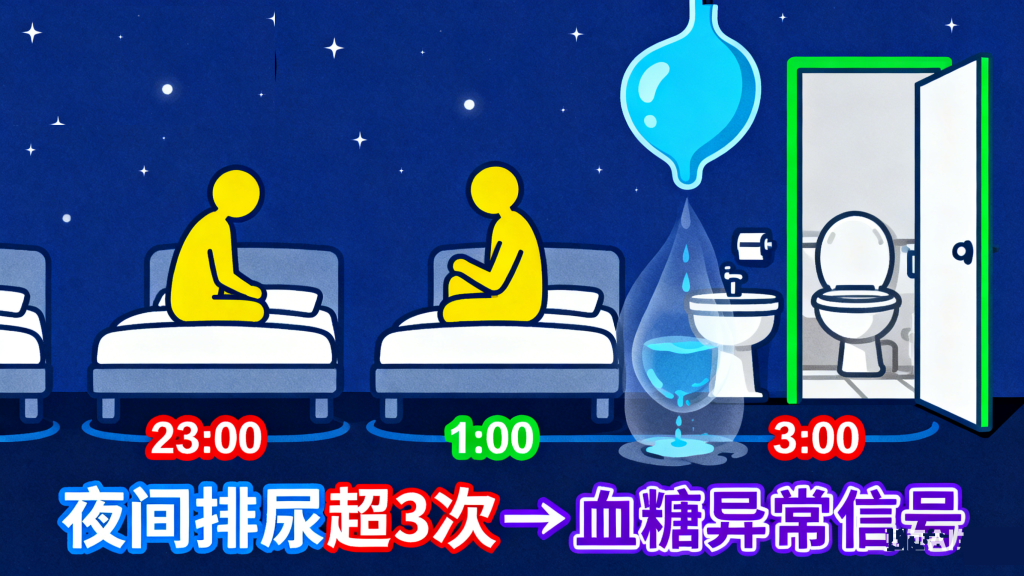
4. 警惕预警信号,及时干预
除了“三多一少”(多饮、多尿、多食、体重下降)等典型症状,血糖失控还会出现一些易被忽视的信号,如夜间排尿超过3次、皮肤瘙痒加重、手脚麻木、伤口难愈合等。若出现这些情况,应及时检测空腹血糖和糖化血红蛋白,做到早发现、早干预。
结语:别让深夜的灯光,照亮糖尿病的风险
从荷兰的队列研究到中国的临床案例,睡眠节律与血糖健康的关联已被反复证实。“夜猫子”们眼中“自由的深夜”,实则是健康的“隐形陷阱”。生物钟的修复并非一蹴而就,但从今晚开始,试着提前15分钟放下手机,关闭卧室灯光,就是远离Ⅱ型糖尿病的第一步。毕竟,健康的作息,才是对抗慢性疾病最廉价也最有效的“疫苗”。
各位社区居民朋友们,大家好! 平时聊天,大家总爱说“三高”(高血压、高血脂、高血糖),却很少有人关注一个隐藏在“三高”背后、威胁我们心血管健康的“沉默杀手”——动脉粥样硬化。它就像水管里的水垢,悄悄在血...
查看全文在社区里,我们常常能看到这样的身影:有人一侧手脚不听使唤,走路一瘸一拐;有人说话含糊不清,想表达却力不从心;还有人总是情绪低落,对生活失去兴趣……这些,都是脑卒中(俗称“中风”)后留下的后遗症。 脑...
查看全文每年体检季,总有不少人拿着体检报告,盯着“肿瘤标志物”那一项的箭头,瞬间心头一紧—— “我的癌胚抗原(CEA)比参考值高了0.5!是不是要得癌症了?” “甲胎蛋白(AFP)升高,网上说这是肝癌的信号,我该怎么...
查看全文每次体检报告出来,总有不少人盯着“血脂”那栏皱起眉头——“甘油三酯偏高”“低密度脂蛋白略高”,瞬间心头一紧:完了,我是不是得了高脂血症?以后是不是要天天吃药、戒遍所有好吃的? 其实,这是一个很多人都会踩...
查看全文